| Type d'anesthésie Anesthésie générale |
Type d’hospitalisation Hospitalisation complète |
Voix d'abord Coelioscopie |
Durée d’arrêt de travail 4 semaines |
Durée d’arrêt d’activité physique 4 semaines |
Qu'est ce que c'est
La rectopexie au promontoire ou promontofixation rectale est une intervention chirurgicale visant à « fixer le rectum » dans le cadre de troubles fonctionnels pelvi-périnéaux (« descente d’organes »).
Ces derniers sont beaucoup plus fréquents chez les femmes (environ 90% des cas), favorisées par les traumatismes obstétricaux et un terrain de constipation chronique.
Ils surviennent après 50 ou 60 ans le plus souvent mais peuvent concerner des personnes plus jeunes.
Indications chirurgicales
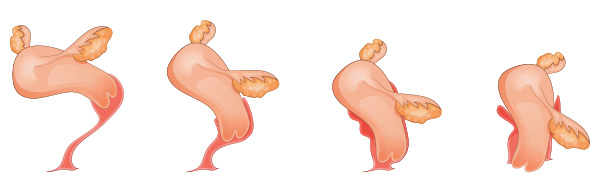
Le prolapsus du rectum, plus ou moins extériorisé
Il s’agit d’une extériorisation du rectum à travers l’anus.
Il peut survenir à l’effort, lors de la défécation, ou spontanément, en position debout.
Il se réduit spontanément ou manuellement. Les symptômes comprennent la sensation d’extériorisation du rectum, des émissions glaireuses, une sensation d’évacuation incomplète, une incontinence fécale (environ 50% des cas).
Les complications sont représentées par des ulcérations du rectum responsables de saignements et, plus rarement, un étranglement du prolapsus (avec risque de nécrose) qui est une urgence chirurgicale.
La rectocèle antérieure
C’est une pathologie fréquente correspondant à un « bombement » de la paroi rectale antérieure dans la paroi postérieure du vagin.
Elle est responsable d’une extériorisation d’une « boule » par le vagin.
Les symptômes sont représentés par une sensation de pesanteur périnéale, de difficultés d’exonération (évacuation des selles) avec, parfois, nécessité de manœuvres digitales (doigt dans le vagin) pour permettre l’exonération.
Les troubles de la statique pelvienne associés
Chez la femme, les éléments du petit bassin s’articulent ensemble, tel un « château de cartes ». L’étage antérieur est représenté par la vessie, l’étage moyen par l’utérus et le vagin, l’étage postérieur par le rectum.
Un prolapsus de l’un des étages est souvent associé à un prolapsus des autres étages.
Ainsi, même si l’un des étages est plus concerné (cystocèle (ou descente de la vessie), hystérocèle (ou descente de l’utérus), prolapsus du rectum et rectocèle antérieure), il est parfois nécessaire de corriger deux étages.
En effet, la correction d’un seul étage risque d’aggraver le prolapsus de l’étage non traité (aggravation d’une cystocèle si l’on ne traite que le prolapsus rectal, aggravation du prolapsus rectal ou de la rectocèle antérieure si l’on ne traite que la cystocèle).
C’est pourquoi les interventions sur les troubles fonctionnels pelvi-périnéaux font parfois intervenir 2 praticiens : chirurgien urologue ou gynécologue pour l’étage antérieur et chirurgien digestif pour l’étage postérieur.

Le bilan pré-opératoire
Il comporte plusieurs examens complémentaires :
- Une colpocystodéfécographie dynamique est un examen radiologique, réalisé en position assise, après avoir opacifié par du produit de contraste la vessie, le vagin et le rectum.
On visualise ainsi, en position physiologique de défécation, le positionnement au repos et les mouvements, lors des efforts de poussée, des différents étages pelviens. - L’IRM pelvi-périnéale dynamique est un examen concurrent, réalisé désormais plus souvent qui a en revanche l’inconvénient d’être réalisé en position allongée, où il est donc moins évident de pousser.
- Une coloscopie totale : tout trouble du transit, a fortiori après 50 ans, doit faire réaliser cet examen pour ne pas méconnaître un cancer colo-rectal.
- Un bilan urodynamique.
- Une consultation urologique ou gynécologique s’il existe des troubles de l’étage antérieur ou moyen.
La préparation pré-opératoire
Un examen bactériologique des urines (ECBU) est réalisé, en cas de cystopexie (fixation de la vessie) associée.
Aucune préparation digestive ne sera nécessaire.
Il peut être toutefois demander de réaliser un lavement le jour de l’intervention, pour bien vider le rectum.
L’entrée se fait le jour même de l’intervention.
L’intervention chirurgicale
Le principe de l’intervention est de fixer le rectum à la partie haute du sacrum, à l’aide de bandelettes synthétiques.
Cela consiste à « mettre des bretelles au rectum » pour l’empêcher de tomber.
Le geste est réalisé en coelioscopie à l’aide de 4 petites incisions, en général.
La durée opératoire est de l’ordre de 1 heure, parfois plus long lorsqu’un geste est réalisé sur l’étage antérieur.
Les suites opératoires
La réalimentation a lieu le jour même de l’intervention.
Le patient est également levé le soir du geste.
La sortie est possible dès le lendemain de la chirurgie.
Les complications
La principale complication est représentée par des troubles du transit, avec parfois des difficultés d’exonération (on parle de dyschésie).
L’important après cette intervention est une prise régulière et quotidienne de laxatifs, afin de faciliter au mieux la reprise du transit et éviter les efforts défécatoires importants qui risqueraient de faire réapparaître le prolapsus.
Les autres complications sont rares :
- L’infection urinaire ;
- L’infection pelvienne ;
- Les hématomes ;
- L’infection de la prothèse (très rare).
Les consignes post-opératoires
Il faut éviter tout effort pendant un mois (aucune activité sportive ni port de charges lourdes).
La marche est autorisée et à réaliser quotidiennement.
La reprise d’une activité sportive doit se faire de manière très progressive après 1 à 2 mois de la chirurgie, et pas avant la consultation de contrôle post-opératoire.
