| Type d'anesthésie Anesthésie générale |
Type d’hospitalisation Hospitalisation complète 10 à 21 jours |
Voix d'abord Coelioscopique (Robotique) |
Durée d’arrêt de travail 8 semaines |
Durée d’arrêt d’activité physique 8 semaines |
Bien que son incidence soit en baisse, le cancer de l’œsophage reste assez fréquent, avec 4200 nouveaux cas par an en France en 2010. Il se classe au 6è rang des cancers digestifs.
Tous les patients ne vont pas être opérés, la radiothérapie et/ou la chimiothérapie étant des traitements utilisés, en fonction du type de cancer et de son stade.
La chirurgie du cancer de l’œsophage est une chirurgie lourde nécessitant une prise en charge péri-opératoire optimale.
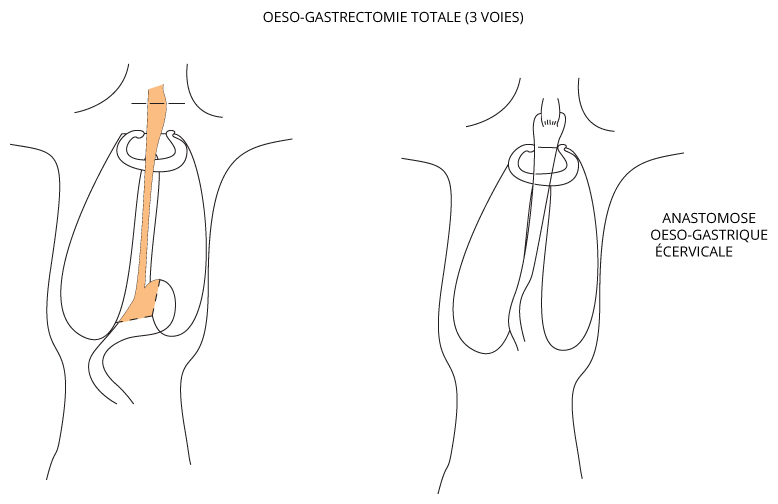
Schéma Lewis Santy
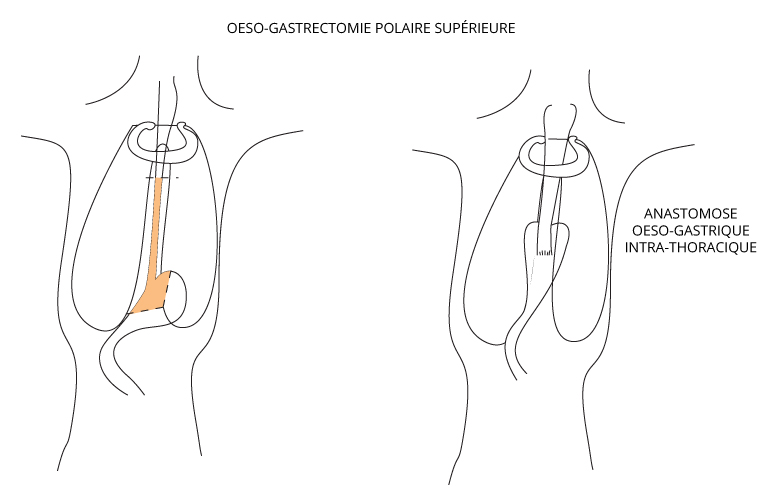
L’intervention chirurgicale
L’oesophagectomie consiste à enlever tout ou partie de l’œsophage ainsi qu’une portion d’estomac.
Le plus souvent, elle peut se dérouler selon 2 modalités, déterminées par le chirurgien :
- 2 voies d’abord : abdominale (qui peut se dérouler sous coelioscopie) et thoracique droite ; abdominale et cervicale gauche sans thoracotomie.
- 3 voies d’abord : abdominale, thoracique droite et cervicale gauche.
Une fois la pièce opératoire enlevée, il convient de rétablir une continuité digestive à l’aide de l’estomac (le plus souvent) dont on réalise un tube.
La période pré-opératoire
La prise en charge respiratoire
Lors d’une chirurgie lourde abdominale, a fortiori avec un temps thoracique, les risques de complications respiratoires (infection pulmonaire, encombrement bronchique) sont importants.
Il est donc fondamental d’anticiper par une préparation respiratoire avant l’intervention.
En général, des séances de kinésithérapie respiratoire une fois par jour une semaine avant l’intervention sont indispensables.
Si vous êtes fumeur, un sevrage de l’intoxication tabagique 4 semaines avant la chirurgie diminue significativement l’incidence des complications pulmonaires (Lindström et al. Ann Surg 2008 ; 248 : 739 – 45).
La prise en charge nutritionnelle
Le cancer de l’œsophage est en général responsable d’un amaigrissement important. Si celui-ci dépasse les 10% de poids corporel, on parle de dénutrition sévère, nécessitant une prise en charge adaptée, à type de renutrition par voie entérale (utilisant le tube digestif) à l’aide de sondes d’alimentation posées en endoscopie ou par voie chirurgicale.
Dans tous les cas, des compléments nutritionnels d’immunomodulation (ORAL IMPACT) sont nécessaires à raison de 3 briquettes par jour une semaine avant l’intervention.
La période post-opératoire
La sonde naso-gastrique
Il s’agit d’une sonde posée durant l’intervention et allant du nez à l’estomac. Elle permet de maintenir ce dernier non distendu afin de faciliter la cicatrisation.
Elle est laissée en place quelques jours et sera retirée avant la réalimentation.
La réalimentation
Les premiers jours suivant l’intervention, le patient est laissé à jeun.
La réalimentation a lieu en général après un contrôle radiographique de l’absence de fuite au niveau de l’anastomose oeso-gastrique et du bon fonctionnement du montage chirurgical.
Elle se déroule selon un régime mixé, de façon progressive.
La kinésithérapie respiratoire
Elle est essentielle afin de lutter contre les risques d’infections pulmonaires post-opératoires et sera réalisée de manière quotidienne.
Une mobilisation précoce est aussi le garant d’une récupération plus rapide et prévient les complications respiratoires.
La durée d’hospitalisation
En général, si les suites opératoires sont favorables, il faut compter 8 à 10 jours d’hospitalisation.
Ce délai peut être augmenté en cas de complications anastomotiques ou respiratoires.
Un séjour en convalescence peut être nécessaire mais non indispensable.