| Type d'anesthésie Anesthésie générale |
Type d’hospitalisation Hospitalisation complète 5 à 15 jours |
Voix d'abord Laparotomie Robotique (Coelioscopique) |
Durée d’arrêt de travail 8 semaines |
Durée d’arrêt d’activité physique 8 semaines |
Avec une incidence d’environ 6550 nouveaux cas en 2012, le cancer de l’estomac est en diminution.
Ses facteurs de risque sont représentés par la gastrite chronique provoquée par l’infection à une bactérie appelée Helicobacter pylori, la maladie de Biermer et, dans une moindre mesure, la consommation d’alcool et de tabac et l’infection virale à EBV.

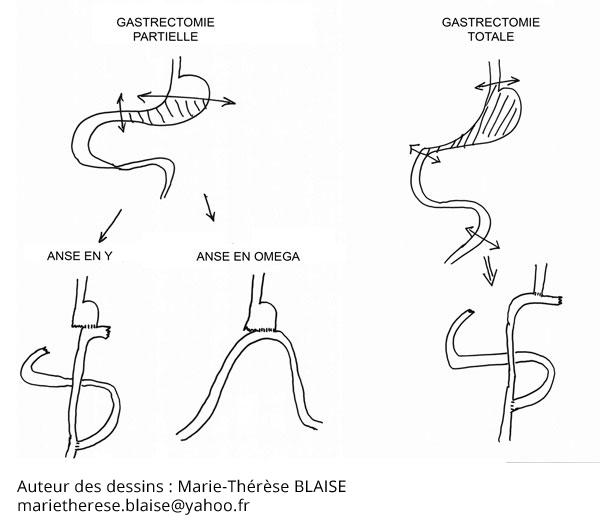
L’intervention chirurgicale
Le type d’intervention dépend de la localisation de la tumeur dans l’estomac :
- Pour les cancers du tiers inférieur de l’estomac, on propose une gastrectomie partielle, laissant en place la partie supérieure de l’estomac.
- Pour les autres localisations tumorales, il s’agira d’une gastrectomie totale emportant l’intégralité de l’estomac.
Dans les deux cas, le rétablissement de la continuité digestive se fait à l’aide de l’intestin grêle.
Ces interventions se déroulent classiquement par laparotomie (ouverture de la cavité abdominale).
Toutefois, dans notre équipe, dans certaines situations, un abord coelioscopique, éventuellement robot-assisté, peut être proposé.
En cas de gastrectomie totale, il est fréquent de laisser en place une sonde d’alimentation dans l’intestin grêle.
| Robot | RAAC |
La période pré-opératoire
Le bilan pré-opératoire
Il comprend une endoscopie digestive haute pour réaliser des biopsies qui confirment le cancer et recherchent la présence d’infection à Helicobacter pylori.
L’écho-endoscopie permettra d’évaluer l’infiltration pariétale de la tumeur.
Le scanner thoraco-abdomino-pelvien recherchera d’éventuelles métastases à distance.
Le traitement néo-adjuvant (avant l’intervention chirurgicale)
Il est recommandé dans certaines situations et comprend une chimiothérapie.
La prise en charge nutritionnelle
Elle est fondamentale. Les cancers de l’estomac provoquent souvent un amaigrissement important et une dénutrition majeure.
Il est souvent utile de réaliser quelques jours avant l’intervention une nutrition artificielle entérale de préférence (à l’aide d’une sonde placée dans le tube digestif) ou parentérale (en intra-veineux à l’aide d’un cathéter spécifique).
Une immunonutrition par des compléments ORAL IMPACT sont nécessaires dans tous les cas pendant 7 jours avant l’intervention.
Le dépistage des formes familiales
Un à 3% des cancers de l’estomac sont héréditaires. Ainsi, un antécédent de cancer de l’estomac avant l’âge de 40 ans, ou des antécédents familiaux de cancers digestifs ou gynécologiques font orienter vers une consultation d’oncogénétique afin de rechercher une mutation de gène favorisant ces types de cancers.

La période post-opératoire
Un jeûne de quelques jours est souvent maintenu afin de protéger la cicatrisation des sutures.
Toutefois, dans un processus de réhabilitation améliorée, une mobilisation précoce, la limitation de la durée des sondes et drains abdominaux, l’absence de sonde naso-gastrique, permettent une récupération plus rapide.
Une alimentation entérale est réalisée sur sonde dès le lendemain de l’intervention.
Avant la reprise de l’alimentation orale, une radiographie avec opacification digestive (le patient boit un produit radio-opaque) est réalisée afin de s’assurer de l’absence de fuite au niveau de la suture.
Une réalimentation mixée est faite.
La diététicienne rencontre le patient pour lui donner les consignes alimentaires à poursuivre quelques semaines à domicile.
La durée d’hospitalisation
Elle est en moyenne de l’ordre de 7 à 10 jours.
En fonction de l’environnement du patient, une orientation en convalescence peut être proposée.
Cette démarche peut avoir lieu dès la première consultation chirurgicale afin d’anticiper les demandes.
Les séquelles post-opératoires
Plusieurs conséquences fonctionnelles à moyen et long terme sont possibles après gastrectomie :
Le « dumping syndrome » est de 2 ordres :
- Précoce : il est lié à une arrivée trop rapide des aliments dans l’intestin grêle. Il associe des signes digestifs (nausées, douleurs abdominales, ballonnements, diarrhée) et des signes généraux (sensation de malaise, palpitations…), parfois syncope.
- Tardif : il s’agit d’une hypoglycémie survenant environ 2 à 3 heures après le repas, liée à une hypersécrétion d’insuline due à une apport important d’hydrates de carbone (sucre).
La prévention du « dumping syndrome » repose sur des règles hygiéno-diététiques : fractionnement du repas, limitation des apports de liquide au cours des repas...
- Un amaigrissement fréquent,
- Une diarrhée liée en grande partie à la section des nerfs de l’estomac (nerfs vagues) qui est responsable d’une accélération du transit intestinal,
- Un déficit en vitamine B12 dont le rôle est de participer à la production des globules rouges. La vitamine B12 est absorbée grâce à une substance produite par l’estomac. Il est donc nécessaire, pour éviter les carences, d’avoir une substitution à vie, régulière (une fois par mois à une fois tous les 3 mois) par une injection intramusculaire de vitamine B12.
