| Type d'anesthésie Anesthésie générale |
Type d’hospitalisation Hospitalisation complète 2 à 5 jours |
Voix d'abord Coelioscopique Robotique (Laparotomie) |
Durée d’arrêt de travail 4 semaines |
Durée d’arrêt d’activité physique 4 semaines |
Le côlon (ou gros intestin) réalise un cadre dans la cavité abdominale. Il est situé entre l’intestin grêle et le rectum.
Avec une incidence de plus de 42000 nouveaux cas par an en 2012, le cancer colo-rectal est le troisième cancer le plus fréquent en France.
Le cancer provient de l’évolution d’un polype adénomateux qui dégénère sur une période d’environ 5 à 10 ans.
Son traitement entre dans une prise en charge multidisciplinaire.
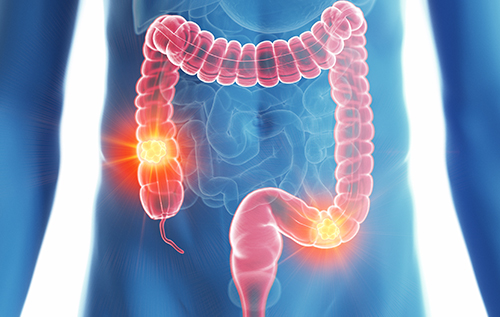
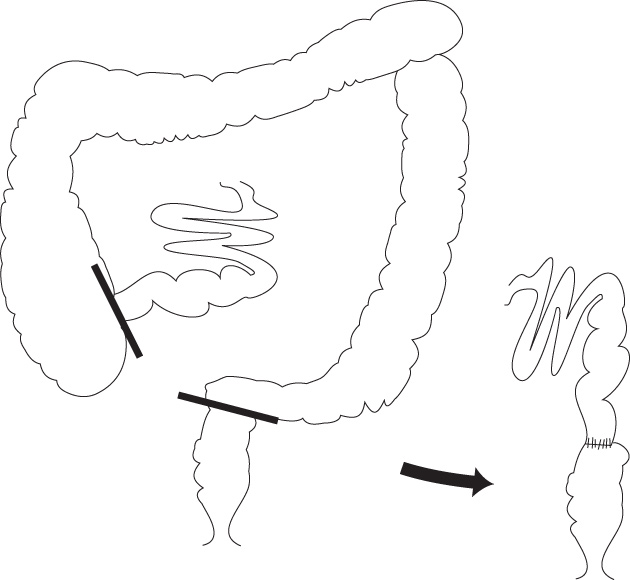
L’intervention chirurgicale
La colectomie (ou ablation du côlon) consiste à enlever tout ou partie du gros intestin.
Les 2 interventions les plus fréquentes sont la colectomie gauche et la colectomie droite.
Ces interventions peuvent se dérouler par voie ouverte (laparotomie) ou par coelioscopie (voie mini-invasive).
Le rétablissement de continuité digestive peut se réaliser par une anastomose (ou couture) manuelle (avec du fil) ou mécanique (avec des pinces agrafeuses spécifiques).
La plupart du temps, il n’y a pas de nécessité de réaliser une stomie (ou poche pour recueillir les matières). Toutefois, si le chirurgien l’estime préférable, il peut réaliser une stomie de “protection” dont le but est de permettre à l’anastomose digestive de cicatriser sans être souillée par les excréments). Dans ces conditions, cette stomie est temporaire (6 à 8 semaines).
| Robot | RAAC |

La période pré-opératoire
Le bilan pré-opératoire
Il comprend une coloscopie totale afin d’éliminer un autre cancer sur un autre site colique (on parle de cancer synchrone), une prise de sang et un scanner thoraco-abdomino-pelvien (scanner des poumons et de l’abdomen) qui recherche une extension de la maladie à d’autres organes (métastases).
La préparation digestive (ou purge) n’est pas recommandée.
La prise en charge nutritionnelle
Elle est systématique. Le fait d’être atteint d’un cancer est responsable d’un amaigrissement en lien avec l’hypercatabolisme de la maladie, ce qui engendre une dénutrition. Or, celle-ci empêche une bonne cicatrisation.Ainsi, dans certaines circonstances, il peut être justifié de réaliser une nutrition artificielle (en intra-veineux ou par le tube digestif) avant l’intervention et ce pendant quelques jours.
Dans tous les cas, une immunonutrition par compléments alimentaires (ORAL IMPACT) est nécessaire 7 jours avant l’intervention.
Le dépistage des formes familiales
Une faible proportion des cancers colo-rectaux sont dits familiaux puisque liés à des mutations génétiques qui prédisposent au développement de cancers :
Le syndrome de Lynch (HNPCC)
Il est évoqué devant le regroupement de cas de cancers au sein d’une même famille, selon les critères d’Amsterdam II :
- Au moins 3 patients d’une même famille atteints de cancers du spectre HNPCC (côlon-rectum, endomètre, ovaire, intestin grêle, uretère ou cavités excrétrices du rein) dont l’un est uni aux 2 autres au premier degré (par exemple un père et 2 de ses enfants),
- Au moins 2 générations successives concernées,
- Au moins 1 cancer diagnostiqué avant l’âge de 50 ans.
Une consultation d’oncogénétique est indiquée en cas chez :
- Des personnes ayant 2 parents atteints par un cancer du spectre HNPCC avant l’âge de 50 ans,
- Les malades ayant un antécédent personnel du spectre HNPCC,
- Les malades de moins de 40 ans.
La polypose adénomateuse familiale
Il s’agit d’une maladie responsable du développement de très nombreux polypes colo-rectaux et dont le traitement consiste en une colectomie totale ou une colo-proctectomie totale (ablation de tout le côlon et du rectum) avant l’apparition d’un cancer.
La réhabilitation améliorée
Il s’agit d’une prise en charge multimodale encadrant le geste opératoire et visant à placer le patient comme acteur de son traitement afin de diminuer les complications post-opératoires et le séjour hospitalier.
Cela commence avant l’intervention en diminuant la durée du jeûne pré-opératoire dont on sait qu’il retarde la reprise du transit. Ainsi, le patient doit boire un liquide sucré (en général du jus de pomme) deux heures avant l’intervention.

La période post-opératoire
Elle s’intègre pleinement dans une démarche de réhabilitation améliorée. Le patient est levé si possible le soir de l’intervention.
Le chirurgien ne laisse pas de drain dans l’abdomen, le plus souvent.
La sonde urinaire est enlevée dès le lendemain de l’intervention.
Une réalimentation précoce (dès le soir de l’intervention) est démarrée, les perfusions sont arrêtées rapidement et le patient est incité à se mobiliser quotidiennement afin de favoriser une reprise plus rapide du transit.
La durée d’hospitalisation
Elle est courte, en général de l’ordre de 3 à 4 jours. L’objectif est de limiter la présence en hospitalisation et donc le risque d’infection nosocomiale.
